2026 مؤلف: Priscilla Miln | miln@babymagazinclub.com. آخر تعديل: 2025-01-22 17:56:00
تراجع الحمل. في الطب ، هذا يعني أن نمو الجنين داخل الرحم يتوقف. حالة مرضية عندما يموت الجنين داخل المرأة ولكن لا يحدث انفصال في المشيمة وكذلك الإجهاض. هذه الحالة خطيرة للغاية على صحة المرأة. في حالة حدوث مثل هذا الموقف ، فإن التدخل الطبي مطلوب بشكل عاجل.
مصطلحات طبية
اليوم ، في كثير من الأحيان تسمع من شفاه ممثلي الطب أو ملاحظات في تاريخ الحالة "للحمل الرجعي". هذا ليس أكثر من حمل غير مكتمل أو فائت.
يشير طبيب أمراض النساء إلى الحمل الرجعي وفقًا لـ ICD-10 في التاريخ الطبي للمريض ، فيما يتعلق بالتصنيف الدولي للأمراض في المراجعة العاشرة لأمراض الترميز والعمليات المرضية.
اسم آخر لعلم الأمراض هو الإجهاض المفقود ، والذي يعكس الصورة بشكل أوضح.

رمز الانحداريجب الإشارة إلى حالات الحمل وفقًا لـ ICD-10 على النحو التالي:
- O02.0 كيس الحمل الميت والشامة غير المتقرحة.
- O02.1 إجهاض مفقود. موت الجنين المبكر مع احتباس الرحم
إحصائيات
وفقًا للإحصاءات الرسمية ، فإن معدل حدوث الحمل الرجعي يصل إلى 20٪ من الإجمالي. بمعنى آخر ، تعاني واحدة من كل خمس نساء حوامل من الانحدار.
من بين جميع حالات الإجهاض المبكر المبلغ عنها حتى 12 أسبوعًا ، يختلف عدد حالات الانحدار من 45 إلى 85٪.
الجسم الأصفر الانحداري
الإباضة عملية معقدة. ينضج البيض في تكوينات الجسم المستديرة ، وتسمى الجريبات. تم تحديد عددهم خلال تطور ما قبل الولادة للفتاة.

كل شهر ، ما يصل إلى 10 فقاعات تتطور ، من بينها واحدة فقط تصل إلى الحجم المطلوب ، وتسمى البصيلة السائدة. فقاعات التراجع تبدأ في الانكماش.
ماذا يحدث بعد التبويض؟
بعد اكتمال التبويض ، يتحول الجريب إلى الجسم الأصفر. البويضة المحررة تشكل الجسم الأصفر في المبيض.
يتطور هذا التكوين على عدة مراحل ، وغياب الحمل يعني أنه لم يعد من الممكن تحديد تراجع هذا الجسم الأصفر في المبيض.

أو العكس ، بعد الحمل ، يستمر الجسم الأصفر لفترة طويلة. بعد كل شيء ، مهمتها الرئيسية في جسم المرأة هي الدعم الهرموني للحمل. ثم وظيفة الانحدار الأصفرينتهي الجسم. ومع ذلك ، فإنه يصاحب تكوين الجنين حتى 12-14 أسبوعًا من التطور ، بينما يتم تكوين المشيمة. وعندئذ فقط ، بعد هذه الفترة ، عندما تتولى المشيمة وظائفها ، لن يكون من الممكن تحديد الجسم الأصفر المتراجع على الموجات فوق الصوتية.
في حالة فشل الإجهاض ، يموت الجنين بسبب عدم كفاية إنتاج هرمون البروجسترون ، وهو الهرمون الرئيسي للحمل. في هذه الحالة ، لم يعد الجسم الأصفر المتراجع قادرًا على دعم الحمل الحالي.
سبب الانحدار
لسوء الحظ ، لا يمكن معرفة السبب الجذري لوفاة الجنين داخل الرحم في كل مرة. في كثير من الأحيان ، يتم إلقاء اللوم على العديد من العوامل المؤثرة في الوضع الحالي. من الممكن الإعلان عن السبب الموحي ، ولكن فقط بعد فحص طبي شامل واختبارات.
فيما يلي الشروط الرئيسية التي يمكن أن تؤثر على توقف نمو الجنين.
التشوهات الجينية
الوراثة الجينية هي السبب الأكثر شيوعًا الذي يثير الانحدار في المراحل المبكرة. في حالة انهيار المادة الوراثية يموت الجنين خلال فترة تصل إلى ثمانية أسابيع. بحلول هذا الوقت ، تبدأ الأعضاء الرئيسية للجنين في التكون ، وتتشكل الأنسجة الرخوة. دائمًا ما يكون للتغييرات في مجموعة الكروموسوم تأثير سلبي على النمو ، بما في ذلك سبب وفاة الجنين. على الرغم من أن الانحدار المبكر قد يبدو فجًا ، فهو اختيار طبيعي. نظرًا لأن الحالات الشاذة التي تتطور حتى ثمانية أسابيع عادة ما تكون غير متوافقة مع الحياة. بهذه الطريقة ، تتخلص الطبيعة منجنين غير قابل للحياة.
يمكن أن يكون الانحراف في الشفرة الجينية للجنين حادثًا ، أو يمكن أن يكون موروثًا من الوالدين. يتحدث الخيار الأول عن فشل غير معروف حتى الآن للعلم في مرحلة انقسام الخلايا الجنينية ، مما يثير تطور العيوب. العوامل المؤثرة في حدوث العيوب:
- ملامسة امرأة حامل ربما تحتوي على عناصر غير آمنة للجنين ؛
- إشعاع مؤين ؛
- بيئة ملوثة
- أخذ أنواع معينة من الأدوية.
كل هذه العوامل تؤثر مرة واحدة فقط ، أي أن الجنين يموت فقط خلال فترة الحمل الحالية. لدى المرأة في المستقبل كل الفرص لتحمل وتلد طفلًا بأمان دون مضاعفات وإعاقات في النمو.

الجانب الآخر يؤخذ بالحالة إذا كان الشذوذ الجيني موروثًا من الأم أو الأب. مثل هذا المزيج من الظروف يضع في البداية شفرة جينية أدنى للجنين. في ظل وجود أمراض وراثية ، يزداد في المستقبل خطر استئناف الانحدارات أو التغيرات في عدد الكروموسومات عند الطفل المولود. ينصح الزوجان بالاستشارة الوراثية.
علم أمراض الإرقاء
يعد خلل النظام أكثر شيوعًا بعد 12 أسبوعًا. يمكن أن يكون الخلل الباثولوجي في نظام تخثر الدم خلقيًا ومكتسبًا. يثير نقل جينات أهبة التخثر تكوين ميكروثرومبي في منطقة ارتباط بويضة الجنين بغشاء الرحم. في هذه الحالة ، يكون الجنين غير قادر على الانضمام ، وتغذيته والتي بدورها تؤدي إلى موت الجنين. من الممكن تحديد الانتهاكات في عمل الإرقاء. للقيام بذلك ، تحتاج إلى تمرير تحليل لمخطط الدم مسبقًا.
لحسن الحظ ، ليست كل التشوهات الجينية يمكن أن تسبب موت الجنين. ومع ذلك ، تزداد فرصة الإجهاض إذا:
- يعاني المريض من أمراض الأوعية الدموية (إذا لم يتم تشخيصه ، فهذا لا يعني أنه غائب) ؛
- أم المستقبل تدخن.
في بعض المواقف ، لن تعرف النساء أبدًا عن وجود أمراض الإرقاء في حياتهن ، لأنهن يحملن بسهولة أكثر من حمل واحد.
العدوى
تؤثر على الجنين لمدة ستة إلى تسعة أسابيع. تشكل الالتهابات التالية أكبر تهديد لحياة الجنين:
- الكلاميديا ؛
- حصبة ألمانية ؛
- داء المقوسات ؛
- عدوى الفيروس المضخم للخلايا(CMV) ؛
- الهربس

قد يوجد عدد من العوامل المعدية في جسم الجنس اللطيف لفترة طويلة قبل الحمل وحتى طوال الحياة. في هذه الحالة ، لا تكون العدوى خطيرة مثل الفيروسات التي دخلت جسم الأم لأول مرة خلال فترة الحمل. ومع ذلك ، فإن تفاقم مرض مزمن يمكن أن يؤدي أيضًا إلى نتائج سيئة.
أمراض أعضاء الحوض
كما أنها تشكل خطرا على حياة الجنين والأم الحامل. يمكن أن تؤدي العمليات الالتهابية لأعضاء الحوض إلى الانحدار ، على سبيل المثال ، التهاب بطانة الرحم.
هذاتسبب الحالة المرضية تلف بطانة الرحم. في حالة وجود آفة واسعة النطاق ، لا تتمكن البويضة الملقحة من العثور على مكان للتعلق بها ، ولكنها لا تزال تخترق الغشاء المخاطي الملتهب. يؤدي نقص التغذية السليمة للجنين إلى موته المفهوم. ومن المثير للاهتمام أن خطر الإصابة بالتهاب بطانة الرحم والتراجع اللاحق يزداد بسبب الإجهاض أو الإجهاض.
الاضطرابات الهرمونية
يؤثر على الجنين في الغالب لمدة تصل إلى 12 أسبوعًا. من البيانات الإحصائية ، تم التأكيد على أنه أثناء الحمل المتراجع ، يحدث انتهاك لاستقلاب البروجسترون. يؤدي نقص الهرمون إلى تغيرات في بطانة الرحم. نتيجة لذلك ، تتعطل عملية ربط البويضة بجدار الرحم ويتلقى الجنين تغذية أقل. مثل هذه الظروف تؤدي إلى موت الجنين
له دور مهم في تطور علم الأمراض وجود نقص في هرمونات الغدة الدرقية أو فائضها مما يؤدي أيضًا إلى وفاة الجنين. أدت المستويات المرتفعة من هرمونات الأندروجين أيضًا إلى نهاية مخيبة للآمال.
أمراض المناعة الذاتية
كن السبب الجذري لفقدان الحمل في أي وقت. تسمى الحالة التي تتكون فيها الأجسام المضادة المعادية بمرض المناعة الذاتية.

تعمل الأجسام المضادة على خلايا الشخص وتدمرها وتعوق الأداء الطبيعي لوظائف الجسم. يستطيعون عبور المشيمة والتأثير على حياة الجنين.
التشوهات التشريحية
استفزاز توقف في تطور الحمللمدة 6 إلى 12 أسبوعًا. السبب الحصري للحمل الرجعي هو تشوه الرحم مما يؤدي إلى إجهاض تعسفي.
الأعراض
يمكن أن يحدث وقف نمو الجنين في أي وقت. ومع ذلك ، فإن 85٪ من حالات الانحدار المبلغ عنها تحدث قبل 12 أسبوعًا. في الثلث الثاني والثالث من الحمل ، تنخفض احتمالية الانحدار بشكل ملحوظ.

أعراض أو علامات الإجهاض لها خصائصها المميزة.
التغييرات الأولى التي تحدث للمرأة عند حدوث الانحدار هي اختفاء جميع مؤشرات الحمل تمامًا: يهدأ الغثيان ، ويختفي القيء ، ويتقلص الثديان ويصبحان ناعمين عند لمسهما. ومع ذلك ، فإن الاندفاعات العاطفية والانهيار تصاحب المرأة لفترة طويلة.
في المراحل المتأخرة من الحمل ، عندما يتحرك الطفل بالفعل بنشاط ، يكون هناك هدوء. يتوقف الجنين عن الحركة لفترة. لسوء الحظ ، في الفترة من الأسبوع السادس عشر إلى الأسبوع الثامن والعشرين ، لم تكن حركات الجنين قوية ومميزة. لهذا السبب ، لا تستطيع المرأة دائمًا اكتشاف الإشارات المزعجة في الوقت المناسب وتسرع للحصول على المساعدة. عندما يكون الجنين ميتًا في الرحم لأكثر من أربعة أسابيع ، تعاني المرأة من الأعراض:
- دوار ؛
- حمى ؛
- فشل.
كما هو موضح أعلاه ، تحدث تغيرات خارجية في الغدد الثديية في اليوم الرابع. تظهر العلامات المميزة فقط في حالات الانحدار في المراحل المبكرة. إجهاض فاشلفترة ما بعد 24 أسبوعًا تتميز بإفراز اللبأ.
سمة مميزة أخرى تدل على الانحدار وهي إفرازات دموية من المهبل مصحوبة بشد ألم في أسفل البطن كما في أثناء فترة الحيض.

تبدأ العزلة بعد 2-4 أسابيع من الانحدار الفعلي ، وقد تكون وفيرة أو غير مهمة. يعتمد حجم فقدان الدم على عملية ومدة الحمل. يسعى جسد المرأة إلى التحرر بشكل مستقل من شظايا الجنين المتوفى. لكن مرض الانحدار لا يسمح للجسم بإحداث انفصال كامل عن المشيمة. الخطير هو نزيف حاد لا يمكن إيقافه إلا في المستشفى. النتيجة الأكثر سلبية لتجاهل الرعاية الطبية هي العدوى والإنتان.
التشخيص
إذا كانت المرأة لديها شكوك وشكوك حول فوات الحمل ، يجب عليك الاتصال فوراً بطبيب أمراض النساء. بعد إجراء فحص شامل ، يقوم الطبيب بإجراء التشخيص وشرح الإجراءات الإضافية للمريض.
طبيب نسائي ، عند فحص مريضة على كرسي أمراض النساء ، يركز على حجم الرحم. إذا تم تصغيره ، فإن العضو لا يتوافق مع عمر الحمل المتوقع.
دراسات معملية
الاختبارات المعملية قادرة على تأكيد أو استبعاد تشخيص تراجع الحمل:
- الدم لـ HCG. يعكس تحليل الهرمونات مسار الحمل. مع الانحدار ، يتم التقليل من محتوى قوات حرس السواحل الهايتية بحوالي خمس مرات. عادة ، يبدأ إنتاج الهرمون بالفعلانقضاء يوم بعد تثبيت البويضة الملقحة على جدران الرحم.
- دم لهرمون البروجسترون. إن تحديد تركيز هرمون البروجسترون في دم المريض يكون منطقيًا فقط إذا تم إجراء الدراسة أثناء الحمل بشكل متكرر. بما أن هرمون البروجسترون أثناء الانحدار ينخفض قليلاً ، بنحو 1.5 مرة ، لكنه لا يزال عند مستوى مرتفع.

- وكالة فرانس برس. يلعب تشخيص الـ AFP دورًا مهمًا في حالة فقدان الحمل بعد 12 أسبوعًا. بعد ثلاثة أيام من وفاة الجنين يتم تشخيص أعلى تركيز لمستويات الدم.
- التشخيص بالموجات فوق الصوتية. وهي اليوم إحدى الطرق عالية الدقة لتشخيص الحمل الرجعي. يسمح لك الموجات فوق الصوتية في الوقت المناسب بإصلاح الجنين الميت قبل ظهور الصورة السريرية بوقت طويل.
في حالة الانحدار بناءً على نتائج الموجات فوق الصوتية ، من المحتمل أن تظهر النتائج التالية لمدة تصل إلى 12 أسبوعًا:
- جرثومة غير محددة ؛
- حجم البويضة لا يتوافق مع عمر الحمل.
بعد 12 أسبوعًا من الانحدار ، تم تأكيد الميزات التالية:
- الانحراف عن معيار حجم الجنين حسب المصطلح ؛
- تشوه رأس الجنين
- غياب الهياكل الوسطى لأنسجة المخ ؛
- تشويه العمود الفقري
موت الجنين في أي وقت يدل على عدم وجود دقات قلب. هذه الميزة المميزة تجعل من الممكن تشخيص الانحدار بدقة.
تعقيدات
يمكن للحمل الفائت أن يؤدي دائمًا إلى نزيف حاد يهدد صحة وحياة المرأة. إذا وجدت أي إفرازات دموية طفيفة من المهبل أثناء الحمل ، فمن المستحسن طلب المساعدة الطبية في أقرب وقت ممكن لتحديد سبب هذه الحالة - قم بزيارة طبيب أمراض النساء أو استدعاء سيارة إسعاف.
الوجود المطول للجنين الميت داخل المرأة يسبب العدوى. في المستقبل ، يمكن أن تنتقل العملية الالتهابية إلى أعضاء الحوض الصغير والصفاق. يمكن أن يؤدي الإجهاض الفاشل ، دون عناية طبية فورية ، إلى تعفن الدم والوفاة.
علاج
عندما يتراجع الحمل ، فهذا يعني أن الخروج المستقل لبويضة الجنين يتم تصغيره. بالرغم من موت الجنين ، فإن جسد الأنثى ليس في عجلة من أمره للتخلص منه. لتجنب العواقب على الصحة والحياة ، في حالة الاشتباه في وفاة الجنين أو تشخيصه ، يجب إدخال المرأة إلى المستشفى في مستشفى أمراض النساء. مهمة الأطباء هي تحرير جسد المرأة من شظايا بويضة الجنين الميتة وتقليل مخاطر حدوث مضاعفات. تعتمد طريقة العلاج دائمًا على الفترة التي حدث فيها الانحدار.
أنا الثلث
في المراحل المبكرة ، يتم استخدام الجراحة دائمًا. العلاج البناء لهذا المرض غير فعال.
يتم إخراج الجنين الميت من رحم المرأة حتى الأسبوع الـ16. تجرى العملية تحت التخدير العام او الموضعي

بعد اكتمال الإزالةمن بويضة الجنين ، يتم كشط تجويف الرحم. يتم إرسال المواد التي تم الحصول عليها أثناء الكشط للفحص النسيجي. في بعض الحالات ، يعرض الطبيب المعالج إجراء دراسة وراثية للمادة. متى يوصى بهذه الدراسة:
- تراجع مبكرًا ؛
- ليست المرة الأولى ؛
- الاضطرابات الوراثية الوراثية لأحد الوالدين أو كليهما.
بعد ذلك ، بعد الانتهاء من جميع عمليات التلاعب في التنظيف ، تخضع المرأة لفحص الموجات فوق الصوتية للتحكم لاستبعاد شظايا بويضة الجنين في تجويف الرحم.
II / III الثلث
بعد 16 أسبوعًا ، عند تشخيص الحمل الفائت ، يتم استخدام طريقتين للعلاج:
- إعطاء المواد داخل السلى (كلوريد الصوديوم أو البروستاجلاندين) ؛
- استخدام البروستاجلاندين مع مضادات البروجستيرون.
يتم اختيار طريقة أو أخرى نتيجة لخصائص العملية.
النتائج
بعد تعرضها لحمل رجعي ، من النادر ألا تعاني المرأة من عواقب صحية. مشاكل تزعج الكثيرين:
- الصعوبة الرئيسية التي تنتظر المرأة بعد التطهير و العلاج هي عملية التهابية في تجويف الرحم. في كثير من الأحيان ، يتطور الالتهاب إلى التهاب بطانة الرحم المزمن. تتميز الحالة باكتشاف نزيف مستقل عن الدورة. من الممكن أن يكون الإفراز مصحوبًا بألم في الحوض. هذه الحالة تعقد الحياة بشكل كبير وتصبح شرطًا أساسيًا لسوء الصحة.في المستقبل
- المخالفات في الدورة الشهرية والاضطرابات الهرمونية هي نتيجة أخرى غير سارة للإجهاض. القفزات المفاجئة في مستويات الهرمونات تؤدي إلى حقيقة أن الجسم غير قادر على التعافي من تلقاء نفسه ، وخلل وظيفة المبيض يسبب العقم.
رحاب
لتقليل احتمالية الإصابة بالعدوى والتهاب بطانة الرحم بعد كشط أو طرق أخرى لإزالة بقايا الجنين ، توصف المضادات الحيوية لمدة خمسة إلى سبعة أيام ، كعلاج مضاد للبكتيريا.

مباشرة بعد الانحدار ، تحتاج المرأة إلى البدء في استخدام موانع الحمل الفموية (موانع الحمل الفموية المركبة) لمدة ثلاثة أشهر على الأقل لاستعادة الخلفية الهرمونية الضعيفة واستبعاد الحمل المبكر ، وهو أمر غير مرغوب فيه للجسم المنهك.
نصائح عامة من أجل الشفاء العاجل:
- راحة جيدة ونوم صحي.
- طعام يحتوي على فواكه و خضروات.
- نبذ العادات السيئة
- نشاط معتدل كالمشي
- المدخول الحالي من مجمعات الفيتامينات المعدنية.
إذا كان الموقف يتطلب ذلك ، تُنصح المرأة وشريكها بطلب المشورة المهنية من اختصاصي الوراثة والغدد الصماء قبل التخطيط لحمل لاحق.
موصى به:
انفصال المشيمة المبكر في الحمل المبكر: الأسباب ، الأعراض ، العلاج ، العواقب
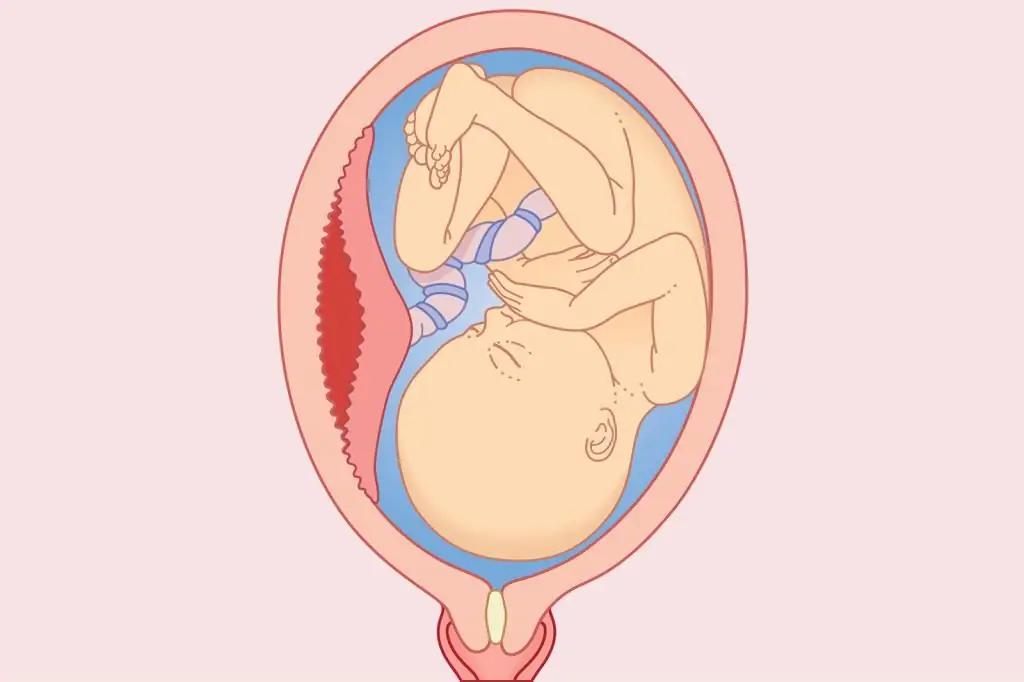
إيقاع الحياة الحديث ووفرة الإجهاد غالبًا ما يتسببان في انفصال المشيمة المبكر في بداية الحمل. مع مثل هذا المرض ، تكمن العديد من النساء في الحفظ. خلال الأشهر الثلاثة الأولى من الحمل ، قد يكون أي تأثير سلبي على الحالة الجسدية أو المعنوية للأم قاتلًا. ولكن إذا لاحظت انحرافًا في الوقت المناسب ، فهناك فرصة كبيرة لتجنب فقدان طفل
الحمل أثناء تناول حبوب منع الحمل: الأعراض والعلامات. الحمل خارج الرحم أثناء تناول حبوب منع الحمل

اليوم ، وفقًا لمنظمة الصحة العالمية ، أكثر وسائل منع الحمل موثوقية هي حبوب منع الحمل. تصل موثوقيتها إلى 98٪ ، ولهذا السبب تفضل أكثر من 50٪ من النساء حول العالم هذه الطريقة المعينة للحماية من الحمل غير المرغوب فيه. لكن 98 ٪ لا تزال غير ضمانة كاملة ، وفي الممارسة الطبية هناك حالات حدث فيها الحمل أثناء تناول حبوب منع الحمل. لماذا يحدث هذا؟
قلة أثناء الحمل: الأسباب ، الأعراض ، العلاج ، العواقب

الحمل هو أفضل وقت في حياة أي فتاة. ولكن ليس كل شخص يسير بسلاسة كما يحلو لهم. يعاني شخص ما من ألم في أسفل البطن ، وبعض النساء يعانين من عدم الراحة في الساقين وأكثر من ذلك بكثير. يُنصح باستشارة الطبيب عند حدوث الانزعاج لأول مرة
نغمة الرحم أثناء الحمل في الثلث الثاني من الحمل: الأعراض ، الأسباب ، العلاج ، العواقب

ما هي نغمة الرحم أثناء الحمل في الثلث الثاني من الحمل. الأعراض والأسباب النموذجية للمرض. طرق العلاج الفعالة والعواقب المحتملة. توصيات عملية ، الأدوية المستخدمة ، التمارين
الحمل المولي: الأسباب ، الأعراض ، التشخيص ، العواقب

الحمل المولي هو نوع من الأمراض يتوقف فيه الجنين عن النمو لأي سبب من الأسباب أو يكون غائبًا تمامًا. يطلق الأطباء على البويضة المخصبة ، التي لا يمكن أن تصبح جنينًا مكتمل النمو ، "الخلد" ، والتي يأتي منها اسم الانتهاك. يحدث هذا الشذوذ في الحمل لدى امرأة واحدة من بين ألف ونصف. تشمل العوامل الاستفزازية الرئيسية عمر الأم حتى عشرين عامًا أو أكبر من خمسة وثلاثين عامًا ، بالإضافة إلى تاريخ من الأورام الغدية المشيمية

